2020/08/26 今週のカンファ アパシーと抑うつの違いは?
かなり更新に期間があいてしまいましたが、多忙といったら言い訳になるので、、
継続は力なりで頑張ろうと思います。
いつも研修医の先生がローテしてくれるとそれぞれ個性があって楽しいなと思います。
時にはこれは…厳しい。という難易度高いキャラの人はいますがw
さて、カンファで上記が話題になりましたので知識の整理。
臨床的なパールは以下でしょうか。
実際の診療で感じますが、アパシーは診断も治療も難しいですね。
2020/06/20 指から考えること clinical pictures
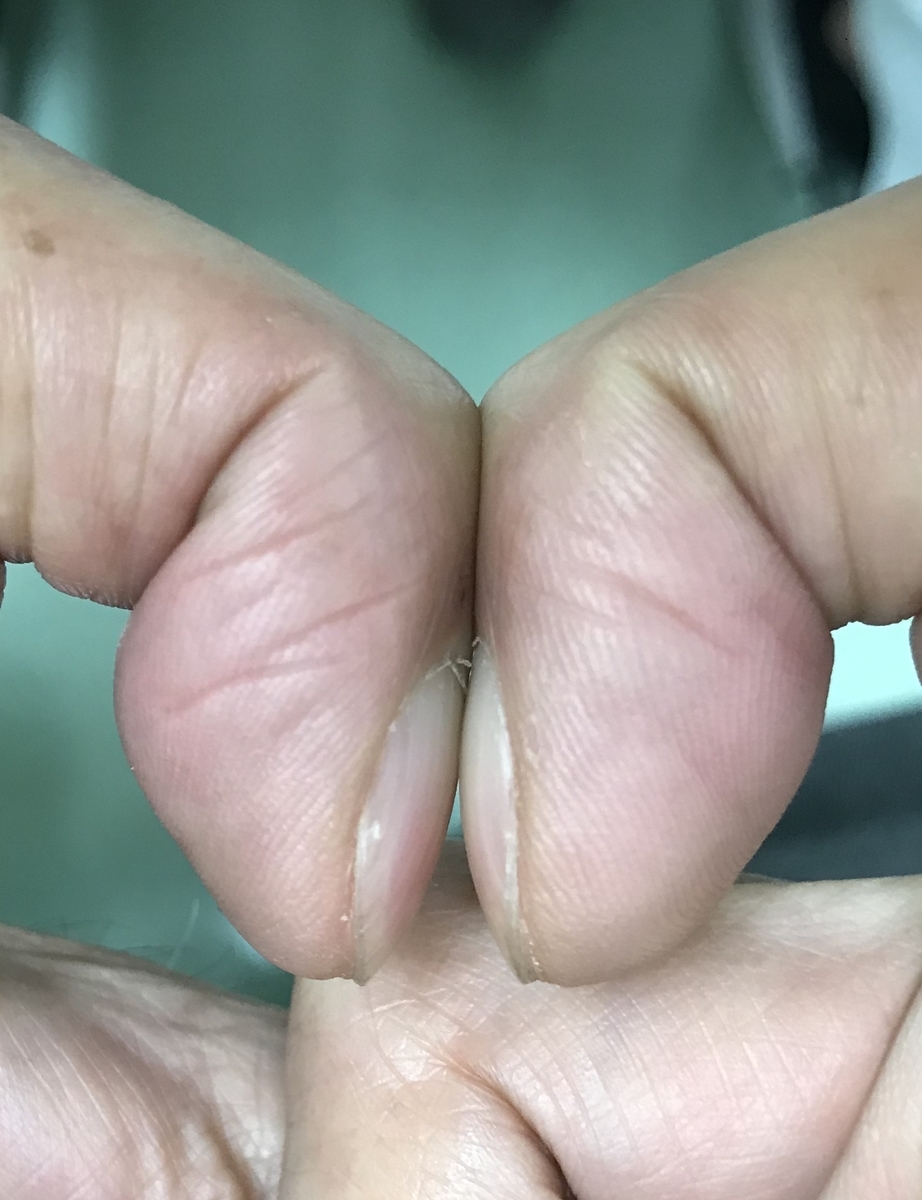
-
C:チアノーゼを来たす心疾患
-
Lu:癌・膿瘍・IP(結核やCHPの肉芽腫性疾患はきたさない)
-
b:benign asbbestosis pleural effusion
-
b:bronchiectasis
-
i:infective endocarditis
-
n:neurogenic tumor
-
g:GI関連→炎症性腸疾患・肝硬変
ばち指の75%は肺疾患といわれていますが、上記のごろ合わせはとても覚えやすいです。
正常な指は、爪と軟部組織の角度が約160度であるが、ばち指の場合、この角度が180度以上になってきます。
ばち指が起きるメカニズムは十分に明らかにはなっていませんが、血小板由来成長因子(PDGF)などの体液性増殖因子が動静脈シャントによって不活性化が抑制され、結合組織の過形成をおこすということが指摘されています。(Medical Practice 2009:26:p878-879)
角度をみる方法の他にも、今回のようなSchamroth's sign(シャムロス徴候)はLR+8 LR-0.2とばち指に対して比較的有用とされJAMAに2010年に取り上げられています。https://jamanetwork.com/journals/jama/article-abstract/186209
COPDのみで頻度は低いと考えられており、「COPD患者にばち状指を認めたら、肺癌の合併を疑う」というティアニー氏のクリニカルパールは有名。
他にも
「no teeth, no abscess:歯がない患者の肺膿瘍は、そうでないとわかるまで肺癌」というパールもあり覚えておきたい。
2020/05/10 話題のremdesivirはCOVID19に対してどの程度有効?RCTから
2020/04/18 低アルブミン血症に対してどう考えるか
4月に入ってからはCOVID19のためにカンファレンスがまとまってできない状況なので、カンファをするとしたら‥と思い個人としての知識の整理をしていこうと思います。
先月も今月もあった2.0未満の低アルブミン血症で全身性浮腫の入院事例。どう考えるかの型を簡単に整理します。
-
血清アルブミンは正常人の血清蛋白の60~75 %を占める
-
肝臓でのアルブミンの合成量は動物の種によらず200mg/kg/day前後
-
人では1日に約10~15gのアルブミンが合成(50㎏換算でも10g/日)
-
原因としてまずは…
-
消化管からの漏出として吸収不良症候群、蛋白漏出性胃腸症
-
吸収不良症候群は蛋白質以外の吸収不良も含む広い用語
-
蛋白漏出性胃腸症について考えると
-
従ってAlb低値だけでなく低蛋白血症の低下を見た時に考える
-
原因 up to dateより(多数の疾患が書いてあるためある程度まとめて記載)
-
病態は①びらん・潰瘍からの漏出②粘膜面に異常はないが蛋白が漏出③リンパ管閉塞などでの腸管からのリンパ液漏出粘膜。重複する疾患があるので、ざっくりいうと「粘膜障害の有無」がポイント
-
粘膜障害あり
-
炎症性腸疾患
-
悪性腫瘍:リンパ腫、胃癌、カボシ肉腫
-
薬剤:NSIADs(多発胃潰瘍も)
-
粘膜障害なし
-
アミロイドーシス
-
メネトリエ病:先天性の過形成胃炎で巨大雛壁を作る。稀な疾患
-
膠原病:RA,SLE,SjS,IgA血管炎が多い。毛細血管の透過性↑が機序として考えらえている。
-
リンパ管拡張症とは
-
リンパ管の機械的閉塞・形態異常・肝硬変などでの静脈うっ滞
-
胸腹水は乳びとなるのが特徴
-
治療は低脂肪・成分栄養
-
Whipple病:100万に1人という稀なT. whippleiによる感染(土壌から)
-
培養が困難なため, 確定診断は通常PCR法あるいは免疫染色
-
検査
診断というところまでで重きをおいて自分の頭を整理してみました。
他に特殊な病態としてcapillary leak syndromeもありますが、稀な病態で、リーク期は数時間でショックになりますが、数日後には漏出した水分がかえってきて利尿期にはいるという波が大きい病態です。
2020/04/08 当院総合診療科の2019年度の振り返り
当院では現在救急・総合診療科として救急スタッフ3名、病棟はスタッフ2名、レジデント2名(他1名は1年院外研修)と初期研修医1~2名で活動しています。
4年前は年間200例ほどでしたが、この3年はスタッフも増えて毎年約400例の入院があります。自分らの振り返りもかねて、DPC主病名を参考に2019年度の大まかな内訳をみてみました。
・細菌性肺炎 49例
・誤嚥性肺炎 49例
・敗血症・菌血症 22例(そのうちショックが12例)
・腎盂腎炎 22例
・電解質異常(Na.K,Ca)14例
・偽痛風 13例
・圧迫骨折・腰痛症 12例
・インフルエンザ 10例(シンプルにインフルエンザだけであった例)
・脱水症 9例
・アナフィラキシー 9例
・PMR/RS3PE 8例(外来でのステロイド治療は含めない)
・蜂窩織炎 5例
・化膿性脊椎炎 5例(整形外科でみてくれる先生ができたので今は減った)
・熱中症 4例
・無菌性髄膜炎 3例
・伝染性単核球症 3例
主病名=主問題ではなく、背景にアルコールや介護問題、認知症、神経疾患(パーキンソン病やALS、多系統萎縮症の胃瘻造設も当科で行っています)などが関わりますので、その点は数字には表れてきにくいです。他科からのコンサルトや重複事例、原因不明という例もありますので正確な数字ではないですが感染症が4割近くをしめており、現場の感覚的にあうように感じました。
診断というところでいくと、印象的な事例としては‥
・発熱、倦怠感が主訴で下垂体卒中→副腎不全
・発熱、皮疹で皮膚科と共同で探した刺し口から診断がついたリケッチア感染症
・右肩関節痛から発症した悪性褐色細胞腫
・多発骨硬化像からの骨Paget病
・focus不明の敗血症性ショックということだったがやはりcommonな急性前立腺炎
・未治療のSLEから発症した中年女性のTTP
ぱっと思いついた限りでですが、1年振り返るといろんな事例があるものです。症例ごとのclinical pearlは振り返って、皆で共有し続けることが大事だなと思います。
もちろん、DPCでは表せてないような難しい事例ももちろん沢山あります。ポートフォリオを皆で書いてますが、どんな事例に取り組んでいるか、その紹介も今後できたらいいなって思います。
当科のちょっとした紹介でした。
2020/04/01 カンファ:血管炎を疑った皮膚生検で、蛍光抗体法はどう解釈すべきか?
症例カンファにて上記の疑問。
この症例ではIgA血管炎、PAN、MPA、IVLが鑑別の上位となっていた。
そもそもの復習もかねて考えてみます。時間がなく総論の論文はまだ読めてないのでエッセンスだけ・・・
血管炎の場合、生検でみていくのは「どの太さの血管が障害されているか」という点は大きい。カンファではIgA血管炎を疑う症例だったので話題になったのはその際に追加される皮膚生検の検体で免疫抗体法はどれぐらいの意義がある?という点。
- 例えばIgA血管炎での皮膚生検の注意として、「出現から24時間以内の皮疹を含めて生検をするべき。なぜならそれ以降になると血管障害がすべてのタイプのIgの非特異的漏出をきたす」up to date(NEJM 1997 PMID:9366584)
- もう少し具体的にみると
- IgA血管炎で皮膚蛍光抗体法でのIgA の陽性率は 50~70 %程度と報告があり、現在でも同様(日本皮膚学会総会2010 http://medical.radionikkei.jp/maruho_hifuka_pdf/maruho_hifuka-101028.pdf)
- IgA血管炎では免疫複合体が関与するが、免疫複合体は血中で形成後 6 時間以内に皮膚血管に沈着
- その後浸潤する 炎症細胞によって貪食され、また 周囲への拡散によっても減少し、 48 時間後には免疫グロブリンはほぼ消失。C3 は免疫グロブリ ンより減少速度が遅いが、72 時間後には検出率は 50%以下。それ以降急速に消失
- 臨床的に IgA血管炎が十分考えられても IgA が証明できず、C3 のみ陽性であることが多々ある。
ではIgMやIgGなどの沈着はどれぐらいの意味をもつかということになるが
とANCA関連血管炎の中でも免疫複合体があるか、肉芽形成をするかというのは病理学的に参考になる。もちろん生検のタイミング(免疫複合体が消えていないか)・臨床症状が合致するかはとても重要。
余談だが、PANのエッセンスとすると(カンファでも診断経験がある人がほぼいない)
-
そもそもが動脈周囲の結節→動脈内部での壊死性血管炎とわかり今の名前が残った(血管炎症候群ガイドライン2017)
-
細動脈・毛細血管・細静脈には炎症はない。中>小動脈のレベル=糸球体腎炎は起こさない点はMPAと異なる
-
有病率は10万人に1人とまれ。
- 臨床的なポイントとすると、生検には皮下結節、有痛性の清掃、痛みを伴う神経や筋肉(腓腹筋が目立つ場合あり)が診断的意義が高い。生検できない時には腎臓・肝臓・腸間膜の動脈での狭窄・瘤を確認。
- 病理学的には時間軸で1~4段階あり異なる(どのphaseをみているのか炎症の急性期なのか時間がたった後なのかは病理医とも相談が必須)
-
皮膚のみの血管炎の場合(難治性潰瘍、リベドー、結節性紅斑、紫斑)は皮膚型PAN(cPAN)と呼ぶ。
-
肺疾患としてはほとんどが間質性肺炎(稀ではあるが)
病理のことを考えると、そもそも病理学的な変化から始まり臨床症状につながるわけなので、ミクロな視点で考えるのは今更ながらとても重要に感じた。やはり病理の先生とのディスカッションはすごく大事。

